Στεφανιαία Νόσος και Αθηροσκλήρωση: Από την Ορολογία στην Παθοφυσιολογία και την Κλινική Σημασία
Η στεφανιαία νόσος παραμένει η κύρια αιτία νοσηρότητας και θνησιμότητας παγκοσμίως, παρά τις σημαντικές εξελίξεις των τελευταίων δεκαετιών στην πρόληψη, τη φαρμακευτική αγωγή και τις επεμβατικές τεχνικές επαναγγείωσης του μυοκαρδίου.
Η αθηροσκλήρωση αποτελεί την κυρίαρχη μορφή καρδιαγγειακής νόσου παγκοσμίως.
Ξεκινά από την παιδική ηλικία, εξελίσσεται σιωπηλά για δεκαετίες, μέχρι να προκαλέσει κλινικά συμβάματα που μπορεί να είναι θανατηφόρα.
Το 2012, τα καρδιαγγειακά νοσήματα ευθύνονταν για περίπου 17,3 εκατομμύρια θανάτους παγκοσμίως, ενώ προβλέπεται ότι ο αριθμός αυτός θα υπερβεί τα 23,6 εκατομμύρια έως το 2030 (WHO, Global Burden of Disease).
Ορολογία και Ταξινόμηση Εκφυλιστικών Αγγειακών Παθήσεων
Η ορολογία των αγγειακών βλαβών έχει ιστορικά δημιουργήσει σύγχυση κυρίως λόγω ασυμφωνίας μεταξύ παθολογοανατόμων που πρωτο-μελέτησαν αυτές τις βλάβες. Πάμε να ξεκαθαρίσουμε μερικές από αυτές που σίγουρα θα έχεις ακούσει:
Αθήρωμα: προέρχεται από την ελληνική λέξη “αθήρα” και περιγράφει την λιπώδη ουσία, που βρίσκεται σε ώριμες βλάβες του έσω χιτώνα.
Αθηροσκλήρωση: τονίζει το ινώδες/σκληρωτικό στοιχείο της αλλοίωσης· συχνά χρησιμοποιείται ως συνώνυμο του αθηρώματος στη βρετανική βιβλιογραφία.
Αρτηριοσκλήρωση: γενικός όρος “ομπρέλα” που περιγράφει την σκλήρυνση και πάχυνση του τοιχώματος των αγγείων, περιλαμβάνει:
Αθηροσκλήρωση (όπως είδαμε πιο πάνω)
Αρτηριολιοσκλήρωση (στένωση μικρών αρτηριδίων, χωρίζεται σε: Υαλώδης & υπερπλαστική).
Αρτηριοσκλήρωση τύπου Mönckeberg (ασβεστοποίηση μέσου χιτώνα)
Φλεβοσκλήρωση: ίνωση/σκλήρυνση φλεβών, συχνά σε φλεβικά μοσχεύματα μετά από bypass.
Λίγο Ιστολογία πριν Μπούμε στα Βαθιά
Για να καταλάβουμε πώς αναπτύσσεται η αθηροσκλήρωση, χρειάζεται πρώτα να γνωρίζουμε πώς είναι φτιαγμένο το τοίχωμα ενός αγγείου (π.χ. μιας αρτηρίας).
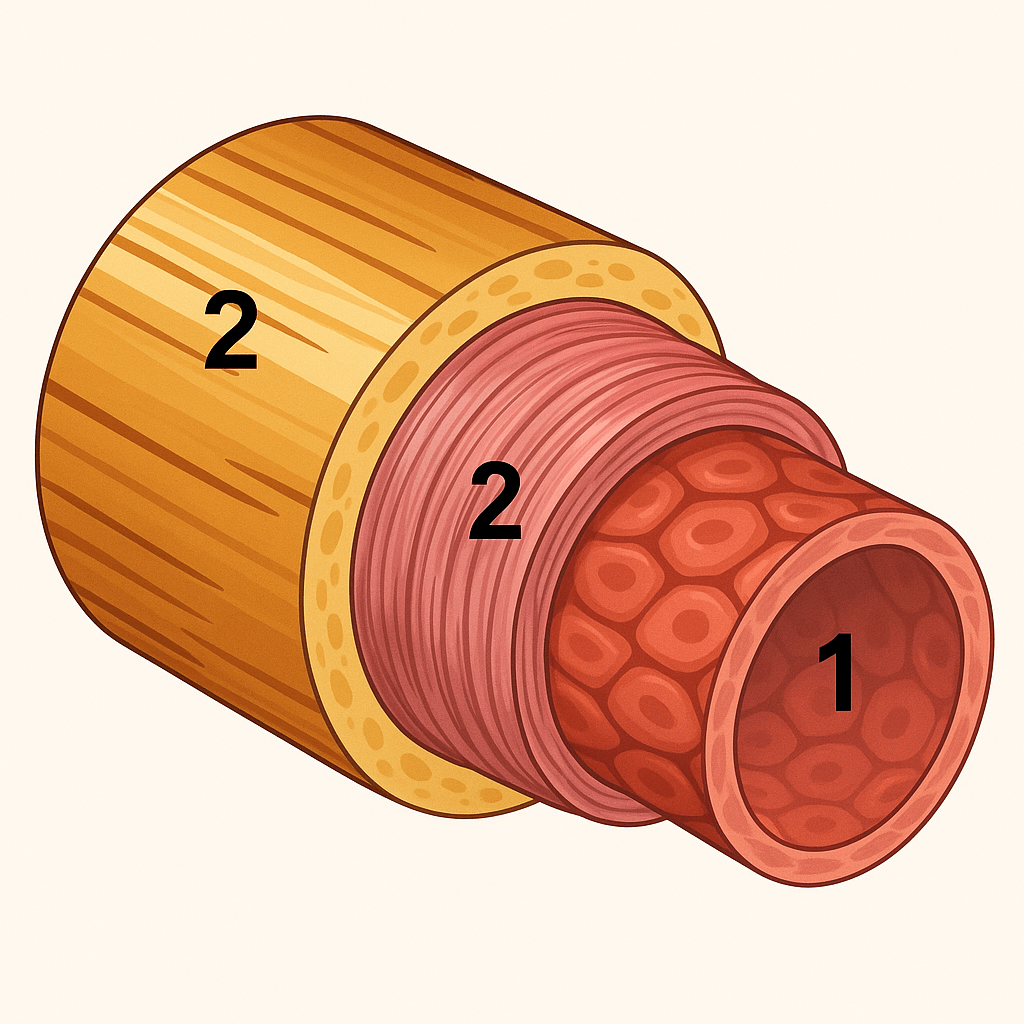
Μπορούμε να το φανταστούμε σαν έναν “σωλήνα” με τρία βασικά στρώματα:
Έσω χιτώνας (intima) (στην εικόνα αντιστοιχεί στο 1)
Είναι το πιο εσωτερικό στρώμα, σε άμεση επαφή με το αίμα.
Επενδύεται από ενδοθηλιακά κύτταρα, που σχηματίζουν μια λεία, προστατευτική “επένδυση” για να ρέει ομαλά το αίμα.
Λειτουργεί σαν “φίλτρο” και “φρουρός”: ρυθμίζει τι περνάει μέσα στο τοίχωμα και εκκρίνει ουσίες που ελέγχουν τη διάμετρο του αγγείου και την πήξη του αίματος.
Μέσος χιτώνας (media) (στην εικόνα αντιστοιχεί στο 2)
Το μεσαίο στρώμα, φτιαγμένο κυρίως από λεία μυϊκά κύτταρα.
Αυτά τα κύτταρα δεν κινούνται με τη θέλησή μας, αλλά συσπώνται ή χαλαρώνουν για να αλλάξουν τη διάμετρο του αγγείου (αγγειοσυστολή – αγγειοδιαστολή).
Είναι υπεύθυνα για τη σταθερότητα και την “ελαστικότητα” του αγγείου.
Έξω χιτώνας (adventitia) (στην εικόνα αντιστοιχεί στο 3)
Το εξωτερικό, “υποστηρικτικό” στρώμα.
Περιέχει συνδετικό ιστό, νεύρα και μικρά αγγεία (vasa vasorum) που τροφοδοτούν με αίμα το ίδιο το τοίχωμα.
Δίνει μηχανική αντοχή και προστατεύει το αγγείο από εξωτερικές πιέσεις.
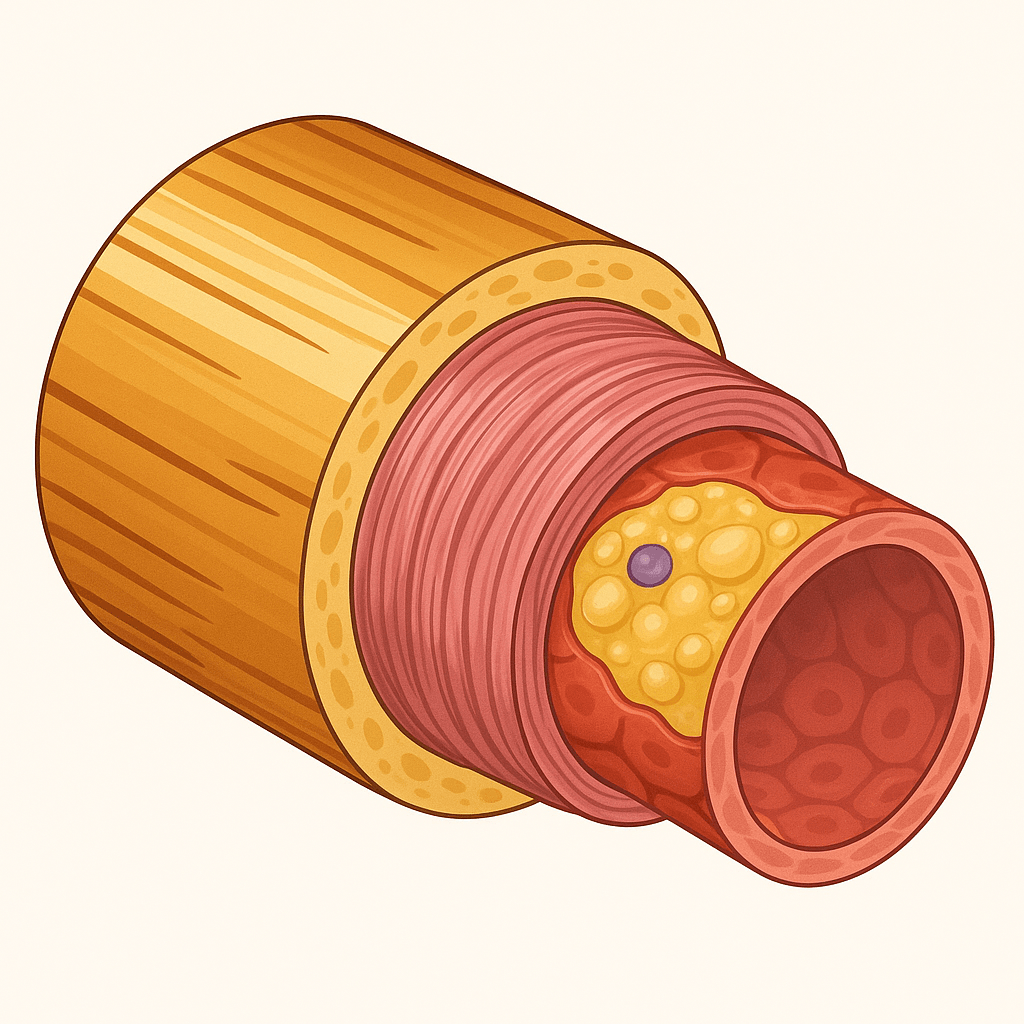
Η αθηροσκλήρωση ξεκινά κυρίως στον έσω χιτώνα, όταν το ενδοθήλιο τραυματιστεί (response to injury: αυτή είναι η κλασική θεωρία-αλλά όπως θα δούμε πιο κάτω δεν είναι η επικρατής) επιτρέποντας σε λιπίδια και φλεγμονώδη κύτταρα να διεισδύσουν. Στη συνέχεια, κύτταρα από τον μέσο χιτώνα μετακινούνται προς τον έσω για να συμμετάσχουν στη βλάβη, ενώ αλλαγές σε όλα τα στρώματα συμβάλλουν στη διαμόρφωση της τελικής πλάκας.
Ιστορικές Ταξινομήσεις της Αθηροσκλήρωσης
Η ταξινόμηση Stary et al. (1995) που υιοθέτησε η AHA καθόρισε 6 τύπους βλαβών, από την πάχυνση του έσω χιτώνα (Τύπος I) έως τις επιπλεγμένες πλάκες (Τύπος VI).
Τύπος Ι: Πάχυνση του έσω χιτώνα (Ελαφρά αύξηση λείων μυϊκών κυττάρων, πρωτεογλυκανών και αφρωδών κυττάρων)
Τύπος ΙΙ: Λιπώδεις γραμμώσεις (Συσσώρευση αφρωδών κυττάρων (foam cells) ΧΩΡΙΣ Λίμνες χοληστερόλης)
Τύπος ΙΙΙ: Μεταβατική ή ενδιάμεση βλάβη ή αλλιώς λιπώδης πλάκα (Ενδοκυττάρια + μικρές λιπώδεις “λίμνες” αλλά ΧΩΡΙΣ σαφή λιπώδη πυρήνα!)
Τύπος IV: Προχωρημένο αθήρωμα (ή αλλιώς ινώδης πλάκα) με σαφώς ορισμένο νεκρωτικό πυρήνα (Σαφής λιπώδης πυρήνας, αυξημένος κίνδυνος ρήξης)
Τύπος V: Ινώδες αθήρωμα ή αθήρωμα με σημαντική ανάπτυξη νέου ινώδους συνδετικού ιστού (Παρουσία ινώδους καλύμματος πάνω από τον πυρήνα, ή και ασβέστωση)
Τύπος VI: Επιπλεγμένες πλάκες με ρήξεις της επιφάνειας, αιματώματα ή αιμορραγία, θρόμβωση ή συνδυασμό αυτών των χαρακτηριστικών (Αιμορραγία, θρόμβος, ρήξη ή έλκος της πλάκας)
Το 2000, η ταξινόμηση αναθεωρήθηκε με έμφαση στα αφρώδη κύτταρα, τη φλεγμονή και την ίνωση (Τύποι I–VIII) αλλά παρέμεινε πάλι ελλειπής.
Σύγχρονη Παθολογοανατομική Προσέγγιση (Yahagi et al., 2016)
Η νέα ταξινόμηση διακρίνει:
Μη προοδευτικές βλάβες (δυνητικά αναστρέψιμες!)
-Intimal Thickening (Πάχυνση έσω χιτώνα)
-Intimal Xanthoma (λιπώδεις γραμμώσεις όπως λέγονταν παλιά ή αλλιώς ξάνθωμα του έσω χιτώνα).
Προοδευτικές βλάβες
-Παθολογική πάχυνση του έσω χιτώνα (PIT): Πάχυνση με ή χωρίς μακροφάγα.
-Ινοαθήρωμα (FA):
Πρώιμο (Early FA): Λιπώδης πυρήνας με ινώδες κάλυμμα.
Ώριμο (Late FA): Ωριμότερη μορφή με πιθανή ασβεστοποίηση.
-Ινοαθήρωμα με λεπτή κάψα (TCFA): Επικίνδυνος τύπος πλάκας με λεπτό ινώδες κάλυμμα, πλούσιος σε λιπίδια και φλεγμονώδη κύτταρα. Εύκολα ρήγνυται.
Πρόδρομες βλάβες οι οποίες είχαν υψηλό κίνδυνο ρήξης, παλαιότερα χαρακτηρίζονταν ως ”ευάλωτες πλάκες”. Τώρα ταξινομήθηκαν ως TCFAs (thin cap fibroatheromas), δηλαδή ινώδη αθηρώματα με λεπτή κάψα.
Λιπώδεις γραμμώσεις
Η αθηροσκλήρωση ξεκινά από τις λιπώδεις γραμμώσεις, τις πρώτες ιστολογικές αλλοιώσεις στο εσωτερικό τοίχωμα (έσω χιτώνα) των αρτηριών. Σε αυτό το στάδιο, λιποπρωτεΐνες του αίματος, κυρίως LDL και VLDL (“κακή” χοληστερίνη), παγιδεύονται στο τοίχωμα και υφίστανται τροποποίηση. Η παρουσία τους προσελκύει μακροφάγα – κύτταρα του ανοσοποιητικού συστήματος – τα οποία τις “καταπίνουν” και μετατρέπονται σε αφρώδη κύτταρα, το κύριο μικροσκοπικό χαρακτηριστικό της πρώιμης βλάβης. Παράλληλα, λεία μυϊκά κύτταρα από τον μέσο χιτώνα μεταναστεύουν προς τον έσω χιτώνα, πολλαπλασιάζονται και παράγουν ίνες και κολλαγόνο, συμβάλλοντας στον σχηματισμό της ινώδους κάψας που περιβάλλει την αναπτυσσόμενη πλάκα. Ορισμένα από αυτά τα μυϊκά κύτταρα μπορούν επίσης να μετατραπούν σε αφρώδη. Με την πάροδο του χρόνου, η απόπτωση (προγραμματισμένος θάνατος) των λείων μυϊκών κυττάρων δημιουργεί έδαφος για ασβεστοποίηση, αυξάνοντας τη σκληρότητα του αγγειακού τοιχώματος. Η biglycan, μια πρωτεογλυκάνη του τοιχώματος, παίζει σημαντικό ρόλο καθώς δεσμεύει LDL και VLDL, επιταχύνοντας την εναπόθεση λιπιδίων. Από την αρχή της διαδικασίας ανευρίσκονται Τ-λεμφοκύτταρα, υπογραμμίζοντας ότι η φλεγμονή αποτελεί βασικό μηχανισμό εξέλιξης. Έτσι, η λιπώδης γράμμωση, αν και αρχικά μικρή και ασυμπτωματική, μπορεί να εξελιχθεί σε ώριμη αθηρωματική πλάκα που στενεύει τον αυλό της αρτηρίας και αυξάνει σημαντικά τον κίνδυνο για οξύ έμφραγμα.
Θρόμβωση και Οξέα Στεφανιαία Σύνδρομα
Το Οξύ Στεφανιαίο Σύνδρομο διακρίνεται σε ασταθή στηθάγχη (μερική απόφραξη της αρτηρίας χωρίς βλάβη στον καρδιακό μυ), NSTEMI (μερική απόφραξη με βλάβη στον μυ, αυξημένη τροπονίνη αλλά χωρίς ανάσπαση ST στο ΗΚΓ) και STEMI (πλήρης απόφραξη της αρτηρίας με βλάβη και ανάσπαση ST στο ΗΚΓ). Η διαφοροποίηση βασίζεται κυρίως στο ηλεκτροκαρδιογράφημα και στις εξετάσεις αίματος (τροπονίνη).
Τέσσερις κύριοι μηχανισμοί θρόμβωσης στο Οξύ Στεφανιαίο Σύνδρομο:
Ρήξη πλάκας (Plaque Rupture) – TCFA με έκθεση λιπώδους πυρήνα.
Επιφανειακή διάβρωση (Superficial Erosion) – απώλεια ενδοθηλίου χωρίς ρήξη κάψας.
Ασβεστοποιημένος όζος (Calcified Nodule) – μηχανικός τραυματισμός από ασβέστιο.
Ρωγμή πλάκας (Plaque Fissure) – σχισμή που επικοινωνεί με πυρήνα πλάκας.
Αναδιαμόρφωση Στεφανιαίων Αρτηριών
Ο σχηματισμός της αθηρωματικής πλάκας επηρεάζει τη μορφή και δομή της στεφανιαίας αρτηρίας, μέσω μιας διαδικασίας που ονομάζεται αναδιαμόρφωση του αγγείου (arterial remodeling).
Υπάρχουν δύο τύποι αναδιαμόρφωσης:
Θετική Αναδιαμόρφωση (Positive Remodeling)
Το τοίχωμα της αρτηρίας διαστέλλεται τοπικά, με αποτέλεσμα να αυξάνεται το μέγεθος του αγγείου εξωτερικά (της εξωτερικής ελαστικής μεμβράνης).
Αυτό επιτρέπει στην πλάκα να “μεγαλώνει προς τα έξω”, χωρίς να μειώνεται σημαντικά ο αυλός του αγγείου.
Εμφανίζεται στα πρώιμα στάδια της νόσου, σαν αντιρροπιστικός μηχανισμός του οργανισμού για να συνεχίσει η ροή του αίματος.
Παρ' όλο που στην αρχή είναι “προστατευτική”, η θετική αναδιαμόρφωση συνοδεύεται συχνά από ασταθείς και πολύπλοκες πλάκες, όπως σε ασθενείς με ασταθή στηθάγχη (απρόβλεπτη στηθάγχη, πρόσφατης έναρξης, στην ηρεμία).
Αρνητική Αναδιαμόρφωση (Negative Remodeling)
Η αθηρωματική πλάκα προπίπτει προς τον αυλό του αγγείου, με αποτέλεσμα να μικραίνει και ο αυλός.
Η αρνητική αναδιαμόρφωση σχετίζεται συνήθως με σταθερές, αποφρακτικές πλάκες, που προκαλούν σταθερή στηθάγχη (πόνο στο στήθος κατά την προσπάθεια).
Τι σημαίνει αυτό κλινικά;
Η θετική αναδιαμόρφωση μπορεί να κρύψει τη σοβαρότητα της πλάκας σε απλές απεικονίσεις (π.χ. στεφανιογραφία), επειδή ο αυλός παραμένει σχετικά ανοικτός.
Είναι όμως πιο επιρρεπής σε ρήξη και σχετίζεται με οξύ έμφραγμα.
Η αρνητική αναδιαμόρφωση προκαλεί πιο σταδιακή στένωση και προβλέψιμα συμπτώματα (π.χ. στηθάγχη στην άσκηση).
Υποθέσεις για την έναρξη της αθηροσκλήρωσης: Από την απόκριση στον τραυματισμό στην απόκριση στην κατακράτηση
Ιστορικά, η επικρατέστερη θεωρία ήταν η “υπόθεση της απόκρισης στον τραυματισμό”, η οποία τόνιζε τον ρόλο της βλάβης του ενδοθηλίου ως αρχικό συμβάν.
Ωστόσο, η πρόοδος της έρευνας και τα σύγχρονα πειραματικά και γενετικά δεδομένα έχουν μετατοπίσει το επιστημονικό ενδιαφέρον προς την “υπόθεση της απόκρισης στην κατακράτηση”, η οποία δίνει έμφαση στην υποενδοθηλιακή κατακράτηση αθηρογόνων λιποπρωτεϊνών ως το κρίσιμο αρχικό γεγονός στην ανάπτυξη της νόσου.
Η υπόθεση της απόκρισης στον τραυματισμό πρότεινε ότι η βλάβη (ή αν θέλετε ο τραυματισμός) του ενδοθηλίου από μηχανικά, μεταβολικά ή τοξικά ερεθίσματα (π.χ. υπέρταση, υπεργλυκαιμία, κάπνισμα) ήταν ο βασικός μηχανισμός που πυροδοτούσε την αθηροσκλήρωση. Ωστόσο, εκτεταμένες έρευνες έχουν δείξει ότι οι πρώιμες αθηροσκληρωτικές βλάβες αναπτύσσονται συνήθως σε ακέραιο ενδοθήλιο, και ότι ο άμεσος τραυματισμός δεν είναι ούτε απαραίτητος ούτε επαρκής για το σχηματισμό της βλάβης.
Αντίθετα, η υπόθεση της απόκρισης στην κατακράτηση υποστηρίζεται από γενετικές και πειραματικές μελέτες, οι οποίες δείχνουν ότι η υποενδοθηλιακή κατακράτηση αθηρογόνων λιποπρωτεϊνών (όπως η LDL) είναι τόσο απαραίτητη όσο και επαρκής για να ξεκινήσει η αλυσίδα γεγονότων που οδηγεί στην αθηροσκλήρωση. Για παράδειγμα, σε πειραματικά μοντέλα ποντικιών, όταν η LDL τροποποιείται γενετικά ώστε να δεσμεύεται δύσκολα από τις πρωτεογλυκάνες των αρτηριών (μειώνοντας έτσι την κατακράτησή της), οι αθηροσκληρωτικές βλάβες μειώνονται δραματικά — ακόμη και με υψηλά επίπεδα χοληστερόλης.
Αυτό που πρέπει να μας μείνει είναι, ότι η υψηλή χοληστερόλη στο αίμα είναι ένα από τα πιο σημαντικά προβλήματα που πρέπει να διαχειριστούμε αν θέλουμε να προλάβουμε την αθηροσκλήρωση.
Συμπέρασμα
Η κατανόηση της αθηροσκλήρωσης έχει εξελιχθεί από απλή περιγραφή βλαβών σε πολύπλοκο πολυπαραγοντικό μοντέλο, όπου η φλεγμονή, οι κυτταρικές διεργασίες και η μηχανική αναδιαμόρφωση των αγγείων αλληλεπιδρούν.
Η πρόοδος στην απεικόνιση και τη βιολογία της νόσου επιτρέπει πιο στοχευμένες θεραπείες, με στόχο όχι μόνο την ανακούφιση των συμπτωμάτων αλλά και την πρόληψη του ίδιου του σχηματισμού επικίνδυνων πλακών.
Παρόλη την δυσνόητη παθοφυσιολογία της αθηροσκλήρωσης αυτό που πρέπει να κάνει εσύ είναι απλό:
Υγιεινή διατροφή, διατήρηση υγιούς βάρους, τακτική άσκηση, διακοπή καπνίσματος, έλεγχος αρτηριακής πίεσης, έλεγχος χοληστερόλης, ρύθμιση σακχάρου, αποφυγή υπερβολικού άγχους και επαρκής ύπνος.
References
Stary, H. C., Chandler, A. B., Dinsmore, R. E., Fuster, V., Glagov, S., Insull, W. Jr., Rosenfeld, M. E., Schwartz, C. J., Wagner, W. D., & Wissler, R. W. (1995). A definition of advanced types of atherosclerotic lesions and a histological classification of atherosclerosis: A report from the Committee on Vascular Lesions of the Council on Arteriosclerosis, American Heart Association. Arteriosclerosis, Thrombosis, and Vascular Biology.
Yahagi, K., Kolodgie, F. D., Otsuka, F., et al. (2016). Pathophysiology of native coronary, vein graft, and in‑stent atherosclerosis. Nature Reviews Cardiology, 13, 79–98. https://doi.org/10.1038/nrcardio.2015.164 aimspress.com+1
Jebari‑Benslaiman, S., Galicia‑García, U., Larrea‑Sebal, A., Olaetxea, J. R., Alloza, I., Vandenbroeck, K., Benito‑Vicente, A., & Martín, C. (2022). Pathophysiology of atherosclerosis. International Journal of Molecular Sciences, 23(6), 3346. https://doi.org/10.3390/ijms23063346Quillard, T. (2017). Mechanisms of erosion of atherosclerotic plaques. Cardiovascular Research. https://doi.org/10.1093/cvr/cvx022 AHA Journals+15PMC+15Frontiers+15
Luo, X., et al. (2021). Plaque erosion: A distinctive pathological mechanism of acute coronary syndrome. Frontiers in Cardiovascular Medicine. https://doi.org/10.3389/fcvm.2021.711453 Frontiers
Jia, H., et al. (2013). In vivo diagnosis of plaque erosion and calcified nodule in patients with acute coronary syndrome. Journal of the American College of Cardiology (JACC). https://doi.org/10.1016/j.jacc.2013.05.071 Wikipedia+8JACC+8PMC+8
Otsuka, F., et al. (2014). Has our understanding of calcification in human atherosclerosis improved? Arteriosclerosis, Thrombosis, and Vascular Biology. https://doi.org/10.1161/ATVBAHA.113.302642 AHA Journals
Bentzon, J. F., et al. (2014). Mechanisms of plaque formation and rupture. Circulation Research. https://doi.org/10.1161/CIRCRESAHA.114.302721 arXiv+15AHA Journals+15PMC+15
Yuan, D. (2023). New concepts on the pathophysiology of acute coronary syndromes. Recent Cardiovascular Medicine. https://doi.org/10.31083/j.rcm2404112 IMR Press
Sakakura, K., et al. (2013). Pathophysiology of atherosclerosis plaque progression. Heart, Lung and Circulation. https://doi.org/10.1016/j.hlc.2013.01.006 heartlungcirc.org
Disclaimer
To chooseyourheart μπορεί να αποτελείται από μία ομάδα γιατρών, όμως αυτό δεν σημαίνει ότι είναι οι θεράποντές σου. Το περιεχόμενο που παρουσιάζεται σε αυτόν τον ιστότοπο, συμπεριλαμβανομένων ενδεικτικά των κειμένων, γραφικών, εικόνων και άλλου υλικού, προορίζεται αποκλειστικά για γενικούς εκπαιδευτικούς και ενημερωτικούς σκοπούς και δεν θα πρέπει να θεωρείται προσαρμοσμένο στη δική σας συγκεκριμένη κατάσταση υγείας. Αυτός ο ιστότοπος δεν προσφέρει ιατρική, επαγγελματική ή αδειοδοτημένη καθοδήγηση ή συμβουλή και δεν θα πρέπει να αντικαθιστά επαγγελματικές ιατρικές συμβουλές. Είναι ζωτικής σημασίας να συμβουλευτείτε έναν εξειδικευμένο πάροχο υγειονομικής περίθαλψης για οποιαδήποτε ερώτηση σχετίζεται με την υγεία σας. Μην χρησιμοποιείτε αυτόν τον ιστότοπο για τη διάγνωση ή τη θεραπεία οποιασδήποτε ιατρικής κατάστασης. Δεν δημιουργείται καμία σχέση γιατρού-ασθενούς με τη χρήση αυτού του ιστότοπου ή οποιουδήποτε σχετικού υλικού. Οι πληροφορίες που παρέχονται εδώ δεν εγγυώνται ότι μια συγκεκριμένη συσκευή, μέθοδος ή θεραπεία είναι κατάλληλη, ασφαλής ή αποτελεσματική για τις δικές σας ανάγκες υγείας. Σε περιπτώσεις όπου το chooseyourheart προτείνει οποιοδήποτε προϊόν ή υπηρεσία, η πρόταση αυτή θα πρέπει να θεωρείται ως γενική σύσταση και όχι ως συμβουλή προσαρμοσμένη σε κάποια συγκεκριμένη κατάσταση ή πρόβλημα υγείας ενός ατόμου. Δεν παρέχεται καμία εγγύηση αποτελεσμάτων με τη χρήση του chooseyourheart και τα αποτελέσματα μπορεί να διαφέρουν από άτομο σε άτομο. Σε περίπτωση ιατρικής έκτακτης ανάγκης, παρακαλούμε επικοινωνήστε με τις τοπικές υπηρεσίες έκτακτης ανάγκης -166.
© Copyright 2025 chooseyourheart - All Rights Reserved
Πολιτική Απορρήτου | Όροι και Προϋποθέσεις Χρήσης | Cookies


